L’insonnia è un disturbo presente in ogni categoria di età. Una ricerca ha infatti appurato che circa il 20-40% della popolazione totale è affetto da disturbi del sonno, tale percentuale aumenta fino al 60% se si prende in considerazione soltanto la popolazione anziana.
Questo disturbo del sonno è un vero e proprio problema. Esso si caratterizza in un sonno percepito come insoddisfacente a causa delle difficoltà nell’addormentarsi, i numerosi risvegli, il sonno frammentato e il risveglio mattutino precoce accompagnato da astenia e irritabilità.
L’insonnia è una patologia da non sottovalutare. Essa tende a non essere riconosciuta come un disturbo importante, tuttavia si raccomanda di richiedere al proprio medico curante una valutazione complessiva del soggetto che ne è affetto. Infatti è molto importante comprendere cosa possa esserne la causa. In alcuni casi essa è dovuta ad un disturbo delle funzioni diurne del paziente.
Le modifiche del sonno-veglia con la terza età
Con il passare degli anni, si sa, il corpo è soggetto a numerosi cambiamenti, tra cui una modifica del livello ormonale della persona. A modificarsi è anche la presenza di alcune molecole nel sangue e i ritmi cardiaci dovuti alla pressione arteriosa. Tutte queste caratteristiche influiscono sul ritmo di sonno-veglia dell’anziano, perciò è importante che il sistema nervoso centrale le coordini perfettamente.
Qualora non vi dovesse essere una perfetta coordinazione, capita spesso che le persone anziane incorrano in un risveglio mattutino precoce o in un risveglio notturno abituale. Tuttavia, con queste interruzioni del sonno, l’anziano non riposa a sufficienza per recuperare le proprie energie giornaliere. Proprio per questo motivo la maggior parte delle persone che ne soffre si sveglia con irritabilità e astenia, sintomi tipici dei disturbi del sonno negli anziani.

Spesso nelle persone anziane che soffrono di disturbi del sonno la cosiddetta fase REM del sonno è ridotta. Di conseguenza insorge la tendenza o la necessità di effettuare un sonnellino pomeridiano a seguito del pasto. Si ritiene infatti che con l’avanzare dell’età avvenga una modifica anatomico-funzionale delle strutture nervose che regolano le attività ritmiche. Queste coinvolgono in particolare il nucleo soprachiasmatico (SCN), il quale ricopre un ruolo significativo nel determinare i disturbi del sonno.
Come valutare un anziano con insonnia
Per eseguire una corretta valutazione del sonno dell’anziano, sono stati inventati dei veri e propri diari del sonno. Essi hanno la medesima funzione dei diari alimentari che svolgono le persone prima di sottoporsi ad una dieta.
Per prima cosa è necessario rivolgersi ad un medico che si occupi di sonno. A quel punto sarà lui stesso a suggerire la compilazione di un attento diario del sonno. Riportiamo di seguito alcuni modelli adottati da importanti Associazioni Scientifiche.
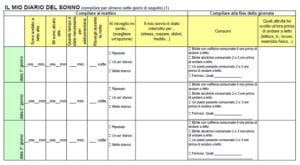
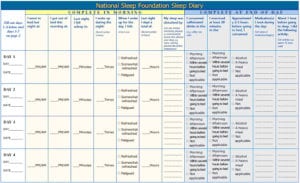
È anche disponibile uno strumento atto a fornire una valutazione oggettiva del sonno della persona anziana. Tale strumento è il Polisonnografo. Esso individua e definisce:
- Il periodo di addormentamento.
- La durata del sonno.
- I fenomeni respiratori che lo disturbano, quali apnee o movimenti notturni bruschi che rendono necessario l’ausilio di sponde letto per anziani.
Disturbi del sonno: dormire con le cure naturali
Ci teniamo a sottolineare che il primo tentativo terapeutico di cura dei disturbi del sonno dell’anziano deve essere di tipo non farmacologico. A tale proposito è bene riportare di seguito alcune norme comportamentali, definibili anche come “regole per un buon sonno”:

- Non assumere caffè o sostanze contenenti caffeina durante le ore serali della giornata. È importante anche evitare o limitare molto l’assunzione di alcolici. Essi infatti possono essere la causa di una frammentazione del sonno.
- Stabilire un orario preciso per la cena. È consigliabile porlo almeno 3 ore prima dell’orario in cui si intende andare a dormire.
- Andare a dormire e risvegliarsi possibilmente alla stessa ora. Sebbene questo sia difficile è bene seguire tale norma sia in vacanza che nei fine settimana.
- Usare la stanza da letto o comunque il proprio letto per guardare la televisione. Bisogna utilizzare il letto solamente per dormire.
- Evitare di utilizzare farmaci che possono provocare insonnia o agitazione.
Prima di procedere alle cure farmacologiche è molto importante controllare l’adeguatezza del proprio cuscino e del materasso. Molto spesso infatti sono proprio loro i responsabili delle notti in bianco.
Un ulteriore accorgimento è quello di mantenere costante il proprio bioritmo sonno-veglia. Perciò, oltre ad evitare i sonnellini pomeridiani, è molto importante provare a svegliarsi allo stesso orario tutte le mattine, sebbene questo risulti difficile o poco apprezzabile.
Il trattamento dell’insonnia dell’anziano e i farmaci per dormire
Dopo aver provato le cure naturali per combattere l’insonnia riportate in precedenza, è possibile, con l’autorizzazione del proprio medico curante, procedere a interventi farmacologici sull’anziano. Qualora si decidesse di intraprendere questa terapia farmacologica, i farmaci devo essere pre approvati dal proprio medico curante, essi infatti verranno scelti in relazione al grado di insonnia dell’anziano.
Questo trattamento per l’insonnia deve essere eseguito solamente per un periodo di breve durata, solitamente 2 settimane, poiché se l’azione sedativa del farmaco si protrae, anche durante il corso della giornata, i suoi effetti possono essere nocivi tanto quanto l’insonnia stessa. Inoltre è necessario tenere a mente che potrebbero esservi casi di incontinenza dell’anziano, pertanto una necessità di quest’ultimo di alzarsi durante la notte per recarsi al bagno.

Per queste ragioni riportate in precedenza, i farmaci migliori sembrano essere quelli basati sulla melatonina, un elemento molto efficace nel sincronizzare meglio l’orologio biologico. Essa è sintetizzata a partire dal triptofano, un aminoacido introdotto nell’organismo attraverso una grande varietà di alimenti all’interno della propria dieta. La melatonina, oltre ad essere un vero e proprio farmaco, è utilizzata come integratore alimentare, in quanto dispone di grandi capacità di indurre sonnolenza e di migliorare la qualità del sonno.
Solitamente il dosaggio di melatonina prescritto è di circa 1-3 mg/die. È disponibile una varietà “fast-release” molto efficace in quanto determina un rapido ed elevato picco di melatonina circolante all’interno dell’organismo, agendo come un segnale capace di resettare il proprio orologio biologico e, quindi, di anticipare l’inizio del sonno.
Disturbi del sonno: quali farmaci assumere
I farmaci contro l’insonnia più utilizzati negli ultimi tempi sono a base di benzodiazepine. Anche in questo caso l’assunzione è consigliata per un periodo massimo di 2 settimane o un’assunzione con discontinuità; questo per limitare il verificarsi di effetti indesiderati. Sono gli stessi farmaci utilizzati per combattere l’ansia negli anziani.
È importante ricordare che molti farmaci utilizzati per combattere l’insonnia hanno tra gli effetti collaterali il rallentamento di riflessi e di attenzione, in quanto agiscono come miorilassanti, infatti aumentano le possibilità di cadute degli anziani.